Effetto placebo e nocebo
L'importanza delle aspettative terapeutiche e dell'interazione medico-paziente per i risultati del trattamento
Introduzione
La nostra vita è determinata dalle aspettative, che oscillano tra speranza e paura, ma quanto siano positive o negative queste aspettative dipende in gran parte dalle esperienze che abbiamo avuto e ricordiamo, nonché dal contesto in cui appaiono. Questo vale per tutte le aree della vita, compresa la medicina, e sono queste aspettative e le esperienze precedenti che i pazienti portano con sé quando vanno dal medico o dal terapeuta. Questa scheda spiegherà come il nostro cervello e il nostro corpo reagiscono agli effetti placebo e nocebo, come le aspettative possono modulare il dolore e gli esiti del trattamento analgesico e quale ruolo gioca la relazione medico-paziente a questo riguardo.
Cosa sono gli effetti placebo e nocebo e come contribuiscono ai trattamenti farmacologici attivi?
L'effetto placebo è un cambiamento fisico o psicologico positivo che si verifica dopo l'assunzione di farmaci senza un ingrediente attivo, per es. una pillola di zucchero o dopo un trattamento fittizio come la chirurgia simulata. Per quanto riguarda il dolore, questi effetti sono chiamati analgesia placebo o ipoalgesia, cioè sollievo dal dolore [1]. Questi effetti placebo sono guidati da un'aspettativa positiva che abbiamo nei confronti di un trattamento [2]. È importante sottolineare che le aspettative positive possono anche modulare notevolmente l'efficacia e la tollerabilità di trattamenti convenzionali prescritti, intrinsecamente efficaci (p. es., farmacologicamente attivi). Ad esempio, potremmo reagire bene a un determinato farmaco per il dolore, perché ricordiamo che in passato ha alleviato il nostro mal di schiena (vedere la Figura 2 per una panoramica dei fattori che influenzano gli effetti placebo e nocebo).
D'altra parte, i trattamenti possono anche essere influenzati da aspettative negative, dette effetti nocebo [1]. Se un paziente scopre, ad esempio, che un farmaco è stato mal tollerato da qualche conoscente, è probabile che lo stesso farmaco sia meno efficace o causi effetti collaterali. Questa è chiamata iperalgesia nocebo, cioè aumento del dolore.
Il potente analgesico remifentanil è un esempio molto impressionante degli effetti dell’aspettativa (vedi Figura 1). Le aspettative di trattamento positive lo hanno reso due volte più efficace nell'alleviare il dolore, mentre le aspettative negative, insieme alla preoccupazione che il dolore potesse peggiorare, assicuravano che perdesse il suo effetto [3]. Tali effetti modulatori dell'aspettativa sono stati mostrati anche per molti altri farmaci. Gli effetti delle aspettative possono anche accelerare la guarigione dopo l'intervento chirurgico, la terapia manuale e gli interventi psicologici.
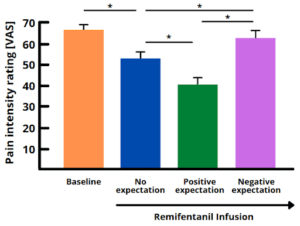
Figura 1. Il grafico mostra l'efficacia del potente analgesico remifentanil in pazienti con aspettative diverse che hanno ricevuto stimoli di dolore da calore. Il suo effetto sulle valutazioni dell'intensità del dolore può variare considerevolmente, a seconda che il paziente riceva l'infusione di remifentanil senza aspettative (blu), con aspettative positive (verde) o aspettative negative (viola) di efficacia del farmaco. Le aspettative positive e analgesiche lo rendono più efficace, mentre le aspettative negative e iperalgesiche possono invertire il suo effetto, come se il paziente non avesse assunto alcun farmaco. Questa grafica è stata creata dagli autori della scheda informativa utilizzando Canva (https://www.canva.com/), ma si basa su una figura della voce bibliografica 2.
* gli asterischi indicano differenze significative tra le valutazioni medie dell'intensità del dolore di due condizioni. VAS = scala analogica visiva.
In alcuni casi, c'è un effetto placebo anche quando i pazienti sanno che stanno assumendo una pillola senza un ingrediente attivo, i cosiddetti "placebo in aperto" [4]. Rappresentano un'area di intensa ricerca in corso, ma le prove iniziali supportano l'idea che possono affiancare il trattamento e la guarigione in combinazione con trattamenti “gold standard” consolidati e provati [5]. Le interazioni paziente-curante sono considerate solo uno dei tanti fattori che contribuiscono al loro successo nell'applicazione.
Cosa succede nel cervello e nel corpo durante gli effetti placebo e nocebo?
Gli effetti delle aspettative non sono una coincidenza, ma si basano invece su complessi processi psiconeurobiologici nel cervello [6]. La semplice convinzione che un determinato trattamento sia efficace ha dimostrato di attivare meccanismi nel corpo che migliorano l'esito del trattamento. Questa può essere definita una sorta di “farmacia interiore”. Le tecniche di imaging mostrano che alcune aree del cervello, ad esempio i sistemi antidolorifici, vengono attivate durante questo processo. Per esempio, se un paziente si aspetta un trattamento per alleviare il dolore, sostanze antidolorifiche chiamate oppioidi endogeni vengono rilasciate nel cervello e possono persino alterare la trasmissione dello stimolo del dolore nel midollo spinale. Gli effetti placebo e nocebo non sono quindi limitati a sentimenti e sintomi soggettivi come dolore o umore. Possono influenzare molti processi fisiologici, dalla respirazione e digestione al sistema immunitario [7].
Come possiamo utilizzare gli effetti dell'aspettativa positiva e negativa (ovvero placebo e nocebo) per migliorare la terapia?
Nella routine clinica, il potere dell'aspettativa dovrebbe essere sistematicamente sfruttato per massimizzare l'efficacia e la tollerabilità dei trattamenti, nonché la compliance dei pazienti ad aderire ai regimi di trattamento prescritti [8]. Ma come si può fare? Le aspettative che un paziente elabora sono modulate da vari fattori, per es., da ciò che il medico dice, da ciò che il paziente crede, ricorda o osserva, nonché da come il paziente generalmente reagisce ai trattamenti (vedi Figura 2). Qui, gli operatori sanitari hanno la possibilità di influenzare in modo cruciale il modo in cui un paziente pensa a un trattamento quando lascia lo studio o l'ospedale.
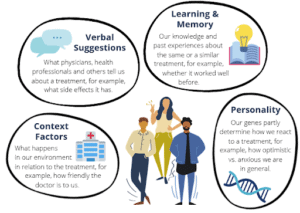
Figura 2. Le aspettative dei pazienti su di un determinato trattamento sono modellate da vari fattori, come le parole di medici e operatori sanitari, il contesto in cui vengono comunicate le informazioni sul trattamento, le conoscenze personali, le convinzioni ed esperienze passate con determinati farmaci e trattamenti e i propri tratti disposizionali. Grafica creata dagli autori della scheda informativa utilizzando i design gratuiti di Canva (https://www.canva.com/).
A questo proposito, l'interazione medico-paziente, in particolare, è un potente modulatore: la comunicazione influenza se e come funzionano i farmaci e quanto sono ben tollerati. I pazienti che sono convinti di un trattamento di solito ne traggono maggiori benefici. È quindi importante che i medici si prendano il tempo necessario per creare fiducia e spiegare gli obiettivi e i benefici di un trattamento. Allo stesso modo, il modo in cui un medico formula qualche spiegazione gioca un ruolo chiave. Si può dire al paziente che "il 10% delle persone ha effetti collaterali", oppure che "il 90% delle persone tollera molto bene il farmaco". Non si tratta di nascondere o addolcire le informazioni, ma di condividerle invece in modo tale che i pazienti siano meno ansiosi.
Come un medico, un fisioterapista o un infermiere informano il paziente su di un trattamento? Quali sono le loro parole esatte? Quanto sono cruciali i gesti e le espressioni facciali? La tabella 1 riassume alcune delle strategie a cui i medici e gli operatori sanitari possono prestare attenzione quando interagiscono con i pazienti e comunicano i trattamenti.
|
Strategie per medici e operatori sanitari per gestire le aspettative dei pazienti
|
Tabella 1. Questa tabella mostra alcune delle strategie a cui i medici e gli operatori sanitari possono prestare attenzione quando intendono promuovere aspettative positive (che portano a effetti placebo) ed evitare aspettative negative (che portano a effetti nocebo). Questa tabella è stata creata dagli autori, sulla base delle informazioni della voce bibliografica [2].
Sfide e orientamenti futuri
Le aspettative individuali e l'esperienza dei pazienti sono particolarmente importanti. In futuro, gli operatori sanitari dovrebbero prestare maggiore attenzione a questi aspetti quando selezionano e comunicano i trattamenti [9]. L'obiettivo deve essere che i pazienti inizino un trattamento con aspettative positive ed evitino aspettative negative. Queste impostazioni di aspettativa "predefinite" potrebbero ridurre la dose richiesta di un farmaco e quindi ridurre al minimo il rischio di effetti collaterali.
Questi risultati interessano anche l'industria farmaceutica quando si sviluppano nuovi approcci terapeutici, e ciò si applica ai principi attivi, alla forma di somministrazione (p. es., pillola, crema o iniezione), al dosaggio e alle informazioni sul paziente.
Gli effetti placebo e nocebo funzionano, ma la risposta individuale varia in funzione dei sintomi, dello stato della malattia, del trattamento e di fattori centrati sulla persona, come la genetica e la personalità. Alcune persone sono intrinsecamente ottimiste e di mentalità aperta, mentre altre sono più ansiose e scettiche. Inoltre, le aspettative possono variare rispetto alla condizione esistente, ad esempio, se una persona sta soffrendo di dolore cronico o acuto. I medici potrebbero quindi prestare maggiore attenzione alle caratteristiche dei singoli pazienti prima di indurre determinate aspettative su di un trattamento, siano esse positive o negative [10] . Le aspettative dovrebbero sempre essere adattate al singolo paziente e alla sua storia.
L’impegno attuale della ricerca mira a identificare i fattori psicologici e neurobiologici che consentono la previsione e l'uso personalizzato degli effetti delle aspettative per ottimizzare i risultati del trattamento in modo personalizzato [2]. Tali strategie possono prevenire o ridurre il carico di effetti collaterali indesiderati e l'uso improprio di analgesici, in particolare di oppioidi.
Autori
Helena Hartmann, Psychology Faculty, Vienna University
Ulrike Bingel, Clinical Neurosciences, Department of Neurology and Center for Translational Neuro- and Behavioral Sciences (C-TNBS, University Hospital Essen, Germany
Ringraziamenti
Questa scheda informativa è stata ispirata e supportata da SFB/TRR 289 Treatment Expectation finanziato dalla Fondazione tedesca per la ricerca (ID progetto 422744262). Per saperne di più: www.treatment-expectation.de
Traduzione a cura di
Lorenza Saini, Associazione Italiana per lo Studio del Dolore
Daniele Battelli, EDPM, MD Specialist in Anestesia, Terapia intensiva e Terapia del Dolore, Ospedale di Stato della Repubblica di San Marino
Bibliografia
[1] Colloca L, Barsky AJ. Placebo and Nocebo Effects. N Engl J Med 2020;382(6):554-561.
[2] Bingel, U. Placebo 2.0: the impact of expectations on analgesic treatment outcome, Pain 2020;161:48-56.
[3] Bingel U, Wanigasekera V, Wiech K, Mhuircheartaigh R, Lee MC, Ploner M, Tracey I (2011) The effect of treatment expectation on drug efficacy: imaging the analgesic benefit of the opioid remifentanil. Science Transl Med (3)70:70ra14.
[4] Belcher AM, Cole TO, Greenblatt AD, Hoag SW, Epstein DH, Wagner M, Billing AS, Massey E, Hamilton KR, Kozak ZK, Welsh CJ, Weintraub E, Wickwire EM, Wish ED, Kaptchuk TJ, Colloca L. Open-label dose-extending placebos for opioid use disorder: a protocol for a randomised controlled clinical trial with methadone treatment. BMJ Open 2019;9(6):e026604.
[5] von Wernsdorff M, Loef M, Tuschen-Caffier B, Schmidt S. Effects of open-label placebos in clinical trials: a systematic review and meta-analysis. Sci Rep. 2021;11(1):17436]. Sci Rep. 2021;11(1):3855.
[6] Petrie KJ, Rief W. Psychobiological Mechanisms of Placebo and Nocebo Effects: Pathways to Improve Treatments and Reduce Side Effects. Annual review of psychology 2019;70:599-625.
[7] Skyt I, Lunde SJ, Baastrup C, Svensson P, Jensen TS, Vase L. Neurotransmitter systems involved in placebo and nocebo effects in healthy participants and patients with chronic pain: a systematic review. Pain 2020;161(1):11-23.
[8] Enck P, Bingel U, Schedlowski M, Rief W. The placebo response in medicine: minimize, maximize or personalize? Nat Rev Drug Discov 2013;12(3):191-204.
[9] Crum A, Zuckerman B. Changing Mindsets to Enhance Treatment Effectiveness. Jama 2017;317(20):2063-2064.
[10] Schedlowski M, Enck P, Rief W, Bingel U. Neuro-Bio-Behavioral Mechanisms of Placebo and Nocebo Responses: Implications for Clinical Trials and Clinical Practice. Pharmacol Rev 2015;67(3):697-730.

